Jepang Uji AI untuk Cek Kanker Kurangi Beban Dokter
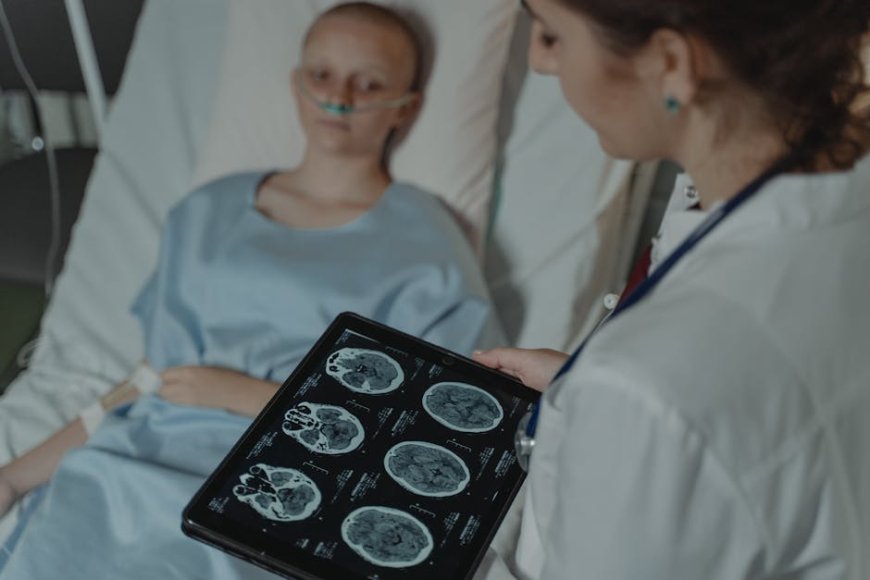
VOXBLICK.COM - Kabar bahwa Jepang mulai uji coba AI untuk cek kanker menjadi sinyal penting: teknologi tidak hanya dipakai untuk efisiensi administratif, tetapi juga masuk ke ranah pemeriksaan medis yang sebelumnya sangat bergantung pada keahlian dokter. Tujuannya sederhana namun besar dampaknyamengurangi beban kerja dokter sekaligus membantu proses deteksi lebih cepat dan lebih konsisten.
Namun, seperti kebanyakan inovasi kesehatan, pertanyaan yang paling relevan adalah: seberapa aman AI ini, bagaimana cara kerjanya, dan apa yang harus diperhatikan agar hasilnya tidak justru menimbulkan risiko baru? Mari kita bahas secara mendalam
dan tetap praktis, supaya kamu bisa memahami manfaat sekaligus batasannya.
Kenapa pemeriksaan kanker butuh bantuan AI?
Pemeriksaan kankerterutama yang melibatkan analisis citra medis seperti CT scan, MRI, mamografi, atau patologisering menghadapi tantangan yang sama di banyak negara: volume kasus tinggi, ketersediaan dokter
spesialis terbatas, dan waktu pembacaan yang panjang. Di sisi lain, kualitas interpretasi sangat bergantung pada pengalaman serta kelelahan yang bisa muncul saat jadwal padat.
Di sinilah AI bisa berperan. Alih-alih menggantikan dokter, AI dirancang untuk menjadi “asisten” yang membantu meninjau data lebih cepat, menyorot area yang mencurigakan, dan menjaga konsistensi pembacaan.
Dengan begitu, dokter bisa fokus pada kasus yang paling kompleks atau yang memerlukan keputusan klinis tingkat tinggi.
- Mengurangi beban kerja dengan mempercepat proses skrining dan analisis awal.
- Meningkatkan konsistensi karena AI tidak “lelah” seperti manusia.
- Mempercepat deteksi dini sehingga peluang penanganan lebih baik bisa meningkat.
- Mengoptimalkan alur kerja di fasilitas kesehatan agar waktu dokter lebih efisien.
Bagaimana AI digunakan untuk cek kanker secara umum?
Walau detail implementasi Jepang bisa berbeda antar lembaga, secara umum alur kerja AI untuk deteksi kanker mengikuti pola berikut:
- Pengumpulan data medis: gambar atau sinyal kesehatan (misalnya hasil radiologi atau slide patologi) dikumpulkan sebagai data latih.
- Pelabelan (labeling): setiap data diberi informasi diagnosis (misalnya “ada kanker” atau “tidak ada kanker”) oleh ahli medis.
- Pelatihan model: AI mempelajari pola-pola yang terkait dengan kanker dari data latih tersebut.
- Validasi dan pengujian: model diuji pada data baru yang belum pernah dilihat saat pelatihan untuk mengukur akurasi.
- Integrasi ke alur klinis: AI menghasilkan output seperti skor risiko, area yang perlu diperiksa ulang, atau rekomendasi prioritas.
- Keputusan akhir oleh dokter: hasil AI ditinjau dan diputuskan bersama profesional kesehatan.
Intinya, AI biasanya bertindak sebagai pendeteksi pola awal. Dokter tetap menjadi pihak yang bertanggung jawab terhadap diagnosis dan rencana perawatan, termasuk mempertimbangkan gejala pasien dan pemeriksaan tambahan.
Manfaat yang mungkin terasa di layanan kesehatan
Kalau uji coba berhasil, manfaatnya tidak hanya pada “kecepatan”, tetapi juga pada kualitas layanan. Berikut beberapa dampak yang sering jadi fokus dalam pengembangan AI pemeriksaan kanker:
- Waktu skrining lebih singkat: pasien bisa mendapatkan hasil lebih cepat, sehingga penanganan tidak tertunda.
- Prioritas kasus lebih tepat: AI dapat membantu memprioritaskan kasus berisiko tinggi untuk dibaca lebih dulu oleh dokter.
- Quality control: AI bisa menjadi semacam pemeriksa tambahan untuk mengurangi peluang terlewatnya temuan penting.
- Skalabilitas layanan: ketika kasus meningkat, sistem AI dapat membantu menahan lonjakan beban.
Namun, penting juga untuk dipahami: AI bukan “jaminan” deteksi sempurna. Model yang baik pun tetap memiliki batasan, sehingga proses uji coba harus ketat dan berlapis.
Hal yang perlu diperhatikan agar AI tetap aman dan akurat
Kamu mungkin bertanya, “Kalau AI sudah dilatih, apakah otomatis aman?” Jawabannya: tidak selalu. Dalam kesehatan, keamanan dan akurasi harus dibuktikan melalui berbagai pengujian. Ada beberapa aspek krusial yang perlu diperhatikan:
1) Data latih yang representatif
Model AI sangat bergantung pada data yang digunakan saat pelatihan. Jika data latih terlalu “bias” (misalnya dominan dari satu tipe mesin, satu kelompok pasien, atau satu standar pencitraan), performa AI bisa turun saat digunakan di lingkungan lain.
2) Uji performa berbasis skenario dunia nyata
Uji coba sebaiknya tidak hanya menilai akurasi rata-rata, tetapi juga performa pada kondisi sulit: kualitas gambar rendah, variasi anatomi, atau kondisi komorbid.
3) Mengurangi false negative dan false positive
Dalam pemeriksaan kanker, dua jenis kesalahan sama-sama berbahaya:
- False negative (kanker tidak terdeteksi) dapat menunda diagnosis.
- False positive (terdeteksi kanker padahal tidak) dapat memicu pemeriksaan lanjutan yang tidak perlu dan meningkatkan beban psikologis pasien.
Karena itu, target performa harus disusun dengan mempertimbangkan dampak klinis dari masing-masing jenis kesalahan.
4) Transparansi dan audit sistem
AI perlu dapat diaudit: bagaimana model dibuat, bagaimana ia diuji, dan bagaimana ia diperbarui. Sistem yang tidak transparan menyulitkan evaluasi bila terjadi masalah.
5) Human-in-the-loop (dokter tetap memegang kendali)
Dalam praktik klinis yang aman, AI seharusnya menjadi alat bantu keputusan, bukan “otoritas tunggal”. Dokter harus tetap meninjau hasil, terutama untuk kasus borderline atau yang tidak sesuai dengan gambaran klinis pasien.
Bagaimana memastikan AI tidak “melenceng” setelah diterapkan?
Saat AI sudah dipakai, tantangan berikutnya adalah memastikan performanya tetap stabil seiring waktu. Misalnya, teknologi pencitraan bisa diperbarui, protokol pemeriksaan berubah, atau populasi pasien bergeser.
Ini bisa membuat model mengalami penurunan kinerja yang dikenal sebagai drift data.
Karena itu, implementasi yang baik biasanya mencakup:
- Monitoring performa secara berkala setelah sistem berjalan.
- Review kasus untuk mengecek apakah output AI konsisten dengan temuan dokter.
- Prosedur pembaruan model yang terkontrol, termasuk validasi ulang sebelum rilis.
- Pelatihan staf agar dokter dan teknisi memahami cara membaca output AI dan batasannya.
Dampak ke dokter: bukan menggantikan, tapi mengubah cara kerja
Ketika AI masuk ke pemeriksaan kanker, fokusnya seharusnya pada redistribusi beban kerja, bukan penggantian total.
Bayangkan alur kerja: dokter menerima kasus, AI menandai area yang mencurigakan atau memberi skor risiko, lalu dokter melakukan interpretasi klinis mendalam.
Dengan pendekatan ini, dokter bisa:
- lebih cepat meninjau hasil skrining,
- mengalokasikan waktu untuk keputusan yang benar-benar membutuhkan keahlian, dan
- lebih konsisten dalam menilai temuan yang serupa.
Tentu, adaptasi tetap diperlukan. Dokter perlu memahami cara AI menyajikan informasi (misalnya skor risiko atau peta perhatian), serta bagaimana menangani kasus ketika output AI tidak jelas atau bertentangan dengan gejala pasien.
Langkah praktis yang bisa kamu pahami dari uji coba AI ini
Kalau kamu ingin melihat sisi praktisnya, kamu bisa menilai program AI pemeriksaan kanker dari beberapa indikator berikut:
- Apakah ada uji klinis yang terpublikasi atau laporan evaluasi yang dapat ditelusuri?
- Apakah AI diuji pada beragam kondisi (bukan hanya kasus “mudah”)?
- Bagaimana mekanisme tanggung jawab antara AI dan dokter?
- Apakah ada monitoring setelah implementasi untuk menjaga performa?
- Apakah target performa mempertimbangkan dampak klinis false negative/false positive?
Dengan indikator tersebut, kamu dapat menilai apakah AI benar-benar membantu “mengurangi beban dokter” secara bermaknabukan hanya meningkatkan angka akurasi di lab.
Kesimpulan yang lebih bernuansa
Uji coba AI untuk cek kanker di Jepang menunjukkan arah yang menarik: teknologi dapat mempercepat proses skrining, membantu konsistensi pembacaan, dan berpotensi menurunkan beban kerja dokter.
Namun, AI yang benar-benar bermanfaat harus dibangun dengan data yang representatif, diuji secara ketat, dan tetap berada dalam kerangka human-in-the-loop agar keputusan klinis tetap aman.
Kalau kamu mengikuti perkembangan layanan kesehatan berbasis AI, anggaplah ini sebagai langkah menuju sistem pemeriksaan yang lebih efisienbukan pengganti total dokter.
Dengan pengawasan yang tepat, AI bisa menjadi “asisten cerdas” yang membantu lebih banyak pasien mendapatkan deteksi lebih cepat, sementara dokter memiliki ruang untuk fokus pada penanganan yang membutuhkan pertimbangan mendalam.
Apa Reaksi Anda?
 Suka
0
Suka
0
 Tidak Suka
0
Tidak Suka
0
 Cinta
0
Cinta
0
 Lucu
0
Lucu
0
 Marah
0
Marah
0
 Sedih
0
Sedih
0
 Wow
0
Wow
0




















































![[VIDEO] Rekor Dunia di Balik Suntikan Polio Massal Pertama Tahun 1955](https://img.youtube.com/vi/8eH0e--DOmU/hqdefault.jpg)
